生理が順調に来ていることは、女性にとっては健康のバロメーターの一つです。生理にかかわるトラブルには、程度に関係なく様々な病気が潜んでいることがあります。生理痛・月経日数・月経量・周期など、気になる変化があるときはご相談にいらしてください。
生理不順とは
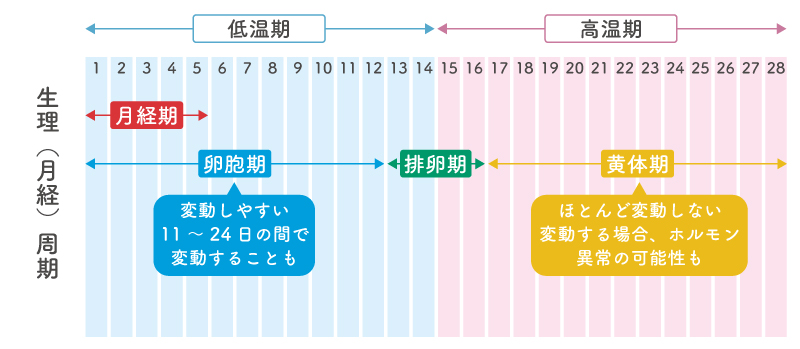
生理(月経)とは、「約1ヶ月の間隔で起こり、限られた日数で自然に止まる子宮内膜からの周期的出血」と定義されています。医学的に正常な生理とは、以下に当てはまる生理のことを言います。
- 正常な生理周期日数:25~38日
- 出血持続日数:3~7日(平均4.6日)
- 初経は10~14歳、閉経は43~54歳
正常な生理(月経)周期は、生理が始まった日から次の生理の前の日を1サイクルとして計算します。
生理が始まってから排卵が起こるまでの期間を卵胞期、排卵から次の生理が始まるまでの期間を黄体期と呼んでいます。生理は2つの女性ホルモンエストロゲン(卵胞ホルモン)とプロゲステロン(黄体ホルモン)によってコントロールされています。エストロゲンとプロゲステロンの分泌には脳下垂体や視床下部、卵巣などが密接に関わっています。
生理(月経)不順とは、上記の定義に当てはまらない生理のことを言います。生理の周期や期間の乱れ(異常)のほか、月経血の異常など、一口に生理不順といってもその内容は様々です。
生理周期の異常
生理周期の異常としては、以下のようなものがあります。
- 頻発月経:周期が24日より短いもの
- 稀発月経:周期が39日より長いもの.6日)
- 無月経:3ヶ月以上生理がこないもの
- 不整周期月経:生理周期がバラバラ(最長月経周期と最短月経周期の差が7日以上)で、次の生理がいつ起こるのか予測がつかないもの
頻発月経
「頻発月経」は、生理の周期が24日以下と短い場合です。頻発月経の方は、1ヶ月の間に2〜3回生理が来ることも珍しくありません。
ホルモンバランスの乱れによって起こる頻発月経は、思春期や更年期に多くみられます。思春期の場合は、体の成熟とともに月経周期も安定してくることがほとんどです。更年期の場合は卵巣機能が低下してきたことによって起こるので、他の症状を伴う場合はホルモン補充療法などの適応になります。
頻発月経で主に問題となるのは、出血があるのに排卵がない「無排卵周期症」の場合です。この場合は、少量の経血が長く続きます。排卵がないので、このままでは妊娠できません。
稀発月経
生理の周期が39日以上、3ヶ月未満の状態を「稀発月経」といいます。ストレスや急激なダイエットなどで卵巣の働きが落ち、女性ホルモンが十分に分泌されていない可能性があります。排卵のない稀発月経は、不妊の原因となることがあります。
無月経
妊娠していないのに3ヶ月以上月経が来ていない場合を無月経といいます。無月経には、生まれた時から一度も月経が来ない「原発性無月経」と、もともとあった生理が来なくなった「続発性無月経」があります。
続発性無月経は、第一度と第二度に分かれます。第一度無月経は、プロゲステロンの分泌のみが減少しているタイプです。プロゲステロンを投与すると、消退出血が見られます。ストレスやダイエットによるホルモンバランスの乱れからくる無月経は、第一度無月経のことが多いです。
第二度無月経では、エストロゲンとプロゲステロンの両方とも分泌が減少しており、両方のホルモンを投与して始めて出血が起こります。
無月経を排卵が来ないまま放置すると、不妊の原因となるばかりでなく、そのまま閉経を迎えてしまい、骨粗鬆症など重大な病気の原因となる可能性があります。
不整周期月経
不整周期月経は、生理の周期のうち一番長い時と短い時の差が7日間以上あるものです。ホルモンバランスが崩れやすい思春期や更年期などに多くみられます。
生理不順の診断・検査
生理不順を訴える患者さんの診察は、まず妊娠しているかどうかの確認から始まります。妊娠しているかどうかは、問診に加えて尿検査(尿中hCG)で診断します。
妊娠していない場合は、生理不順を起こす病気がないかどうかのチェックを行います。内診や経膣超音波検査、細胞診検査、血液検査(血中ホルモン検査、貧血の有無など)などを行います。
明らかな病気のない月経周期異常(機能的月経周期異常)の場合は排卵がないことが多いので、基礎体温表をつけていただき、そもそも排卵があるかどうか、また卵胞きや黄体期の長さは適切かどうかを確認します。心身のストレスレベルや過度な運動・ダイエット、内服薬の確認も重要なポイントです。
生理不順の治療方法
生理不順の原因となっている病気があるときは、そちらの治療を先に行います。ホルモンバランスの乱れによる機能的生理不順の場合、治療の対象となる生理不順はそれほど多くありません。無月経の場合、日常生活に差し支える場合、また妊娠を希望する場合など、本人の希望がある場合に治療を検討します。
食事指導・運動指導
体重は多すぎても少なすぎても、生理不順の頻度が高くなることがわかっています。また、過度なダイエット(体重が短期間に5kgまたは体重の10%以上減少)は、体重減少性無月経を誘発します。
肥満(BMI≧25)や痩せ過ぎ(BMI≦18)が見られる場合は、どちらの場合もまず適正体重(BMI22〜23前後)に近づけるよう、食事指導や運動指導などを行います。
また、規則的な生活を送ることも非常に大切です。朝は早起きし、夜はぐっすり眠れるように生活リズムを整えましょう。ストレスもホルモンバランスに大きな影響を与えます。必要に応じてカウンセリングや認知行動療法などを受けていただくこともあります。
さらに現在タバコを吸っている方については、禁煙をお勧めします。
頻発月経・過多月経の場合
妊娠希望がなければ、低用量ピルを用います。
続発性無月経で妊娠を希望する場合
月経が3か月以上とまった状態を続発性無月経といいます。排卵誘発を含めた不妊治療を行います。妊娠を目的とした治療となりますが、結果的に生理周期も整うことが多いです。
続発性無月経で妊娠を希望しない場合
まずはプロゲステロンの補充療法を行います。それでも生理が来ない場合は、エストロゲンとプロゲステロン療法の補充を行います。場合によっては低用量ピルを用いることがあります。
月経困難症とは
月経困難症とは、生理の時に起こる病的な症状のことです。生理の時に少々の下腹部痛や腰痛が見られるのは誰しもご経験があると思いますが、月経困難症の場合は、日常生活に支障が出るレベルの症状が現れます。
主な症状
月経困難症の一番の症状は、生理痛(生理の時に起こる下腹部の痛み)です。生理痛の程度は個人差が大きいですが、ひどい場合は、冷や汗が出るほどの激しい痛みを感じます。症状の重い方は、生理の時には毎回数日間寝込んでしまうほどの痛みが出ます。
生理痛の他の症状としては、多いものから順に腰痛、腹部膨満感、嘔気、頭痛、疲労・脱力感、食欲不振、いらいら、下痢、憂うつなどがあります。
月経困難症の分類
月経困難症は、原因となる病気がある器質的月経困難症と、原因となる病気がない機能性月経困難症に分けられます。
器質的月経困難症
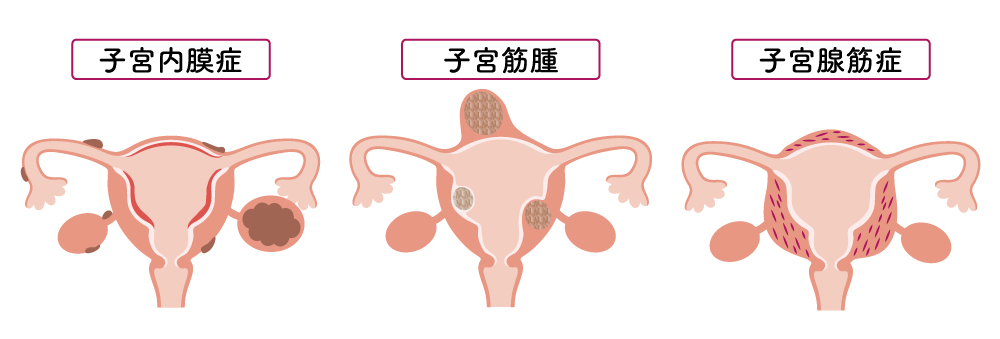
器質的月経困難症の原因となる病気のうち、最も多いのが子宮内膜症です。そのほかの原因としては、子宮筋腫、子宮腺筋症の順で多いです。
機能性月経困難症
機能性月経困難症は、明らかな病気がないのに生理痛などの重い症状が見られる場合のことをいいます。機能的月経困難症の原因と考えられているものには、以下のようなものがあります。
月経困難症の診断
月経困難症の診断は、問診が重要です。どんな症状がいつ出るのか、生理の周期と関係がありそうかどうか、持病があるかなども大切な情報です。
その上で、月経困難症の原因となり得る病気がないかを調べます。内診や超音波検査、血液検査のほか、性感染症の検査などを行います。必要に応じてMRI検査などの画像診断を追加します。
| 機能性月経困難症 | 器質性月経困難症 | |
|---|---|---|
| 原因 | プロスタグランジンによる子宮の収縮、骨盤内の充血、過多月経による経血の排出困難、子宮発育不全、ストレスなど |
子宮内膜症、子宮腺筋症、子宮筋腫、子宮の形態異常、性器の炎症、クラミジア感染など |
| 発症時期 | 初経後1、2年頃から |
初経後10年頃から |
| 多い年齢 | 10代後半~20代前半 |
20~40代 |
| 痛みの時期 | 月経開始前後や月経時のみ |
月経中だけでなく月経時以外にも生じる |
| 治療法 | 薬物療法(鎮痛薬、ホルモン薬、漢方薬) 精神面の指導 |
原因となっている病気の治療 (薬物療法、手術) |
| 機能性月経困難症 | プロスタグランジンによる子宮の収縮、骨盤内の充血、過多月経による経血の排出困難、子宮発育不全、ストレスなど |
初経後1、2年頃から |
10代後半~20代前半 |
月経開始前後や月経時のみ |
薬物療法(鎮痛薬、ホルモン薬、漢方薬) 精神面の指導 |
| 器質性月経困難症 | 子宮内膜症、子宮腺筋症、子宮筋腫、子宮の形態異常、性器の炎症、クラミジア感染など |
初経後10年頃から |
20~40代 |
月経中だけでなく月経時以外にも生じる |
原因となっている病気の治療 (薬物療法、手術) |
月経困難症の治療
月経困難症の治療は、器質的月経困難症と機能的月経困難症で異なります。
原因となる病気がある器質的月経困難症の場合は、子宮内膜症や子宮筋腫など、それぞれの病気に応じた治療を行います。
機能性月経困難症の場合、まずは生理痛を抑えるための痛み止め(NSAIDs:非ステロイド系消炎鎮痛剤)が用いられます。
NSAIDsが効かない場合や避妊を希望する場合は、低用量エストロゲン・プロゲスチン配合薬(LEP)やジェノゲストをはじめとする黄体ホルモンなど、女性ホルモン剤処方することもあります。
症状が重く長期的な避妊を希望する方については、子宮内避妊具であるミレーナ(レボノルゲストレル放出子宮内システム)を用いることもあります。
また必要に応じて漢方薬や鎮痙剤(子宮の収縮を抑える薬)が用いられることもあります。
お気軽にご相談を
生理の時の辛い症状でお悩みの方は多いですが、実際に病院を受診される方はとても少ないのが現状です。生理は確かに毎月規則的に訪れるものですが、その時の辛い症状まで我慢する必要はありません。生理について気になることがありましたが、ぜひお気軽に当院までご相談ください。
WEB予約
 診療予約
診療予約 045-548-9641
045-548-9641